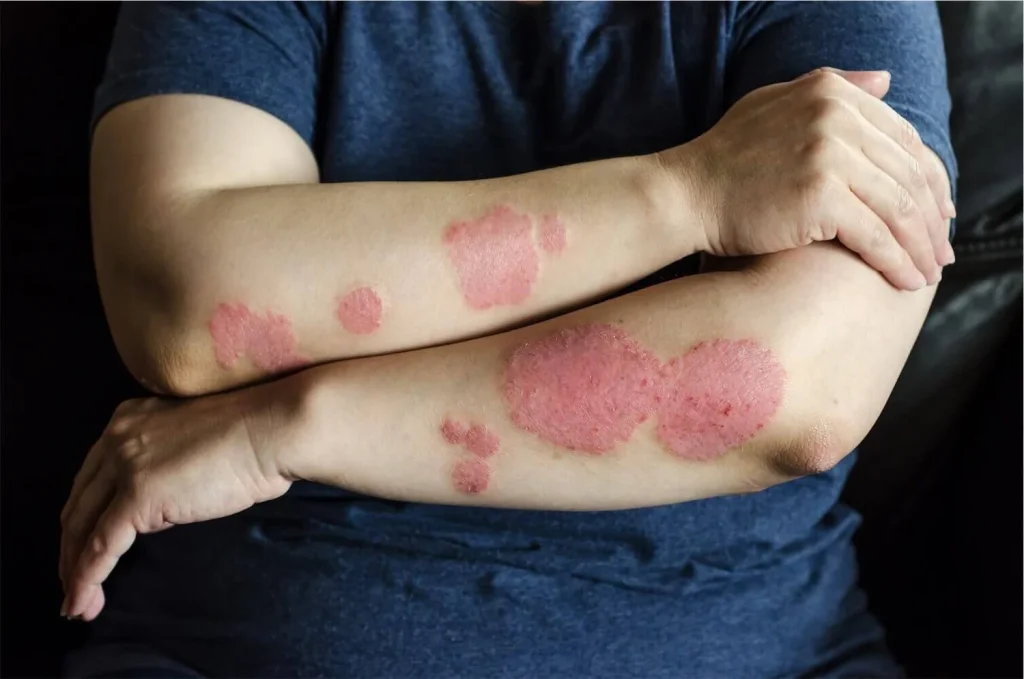
پسوریازیس یک بیماری پوستی است که باعث ایجاد بثورات پوستی به صورت لکههای فلسدار و همراه با خارش میشود. این بثورات معمولاً روی زانوها، آرنجها، تنه و پوست سر ظاهر میشوند. پسوریازیس یک بیماری مزمن و شایع است که درمان قطعی ندارد. این بیماری میتواند دردناک باشد، خواب را مختل و تمرکز را دشوار کند. این بیماری معمولاً به صورت دورهای رخ میدهد؛ یعنی برای چند هفته یا ماه شعلهور شده و سپس فروکش میکند. پسوریازیس حدود ۲ نفر از هر ۱۰۰ نفر را تحت تأثیر قرار میدهد. این بیماری میتواند در هر سنی آغاز شود، اما بیشتر در بزرگسالان بین ۲۰ تا ۳۰ سال و نیز بین ۵۰ تا ۶۰ سال شروع میشود.
فهرست مطالب
علائم پسوریازیس
انواع مختلفی از این بیماری وجود دارد که هر یک علائم و نشانههای خاص خود را دارند. علائم شایع پسوریازیس شامل موارد زیر هستند:
- راش (بثورات) ناحیهای پوستی که از شخصی به شخص دیگر بسیار متفاوت به نظر میرسد: از لکههای شبیه به شوره سرد تا درگیر شدن مناطق وسیعی از بدن
- بثوراتی که رنگ آنها متفاوت است: روی پوستهای سفید، سیاه و قهوهای این لکهها میتوانند صورتی یا قرمز به نظر برسند و فلسها سفید یا نقرهای باشند. روی پوستهای تیرهتر، لکهها میتوانند بنفش یا قهوهای تیره و فلسها خاکستریرنگ باشند.
- لکههای کوچک و فلسدار، که معمولا در کودکان دیده میشود
- پوست خشک و ترکخورده که ممکن است خونریزی کند
- احساس خارش، سوزش یا درد
- راشهای دورهای که برای چند هفته یا ماه شعلهور شده و سپس فروکش میکنند
انواع پسوریازیس
- پسوریازیس پلاکی: شایعترین نوع پسوریازیس است. باعث ایجاد لکههای خشک، خارشدار و برجسته همراه با فلس میشود. معمولاً روی آرنجها، زانوها، کمر و پوست سر ظاهر میشوند. ممکن است باعث تغییر رنگ موقتی پوست در نواحی درمانشده شود، مخصوصاً در پوستهای تیره.
- پسوریازیس ناخن: باعث ایجاد فرورفتگی، رشد غیرطبیعی و تغییر رنگ ناخنها میشود. ممکن است ناخن از بستر خود جدا شود و در موارد شدید خرد شود.
- پسوریازیس قطرهای (گوتاته): بیشتر در کودکان و نوجوانان دیده میشود و اغلب در اثر عفونت باکتریایی (مانند گلو درد استرپتوکوکی) ایجاد میگردد. علائم آن شامل لکههای کوچک قطری شکل، فلسدار روی تنه و اندامهاست.
- پسوریازیس معکوس: پوست چیندار (زیر بغل، کشاله ران، سینهها) را درگیر میکند. لکههای صاف، قرمز و ملتهب دیده میشوند که با تعریق یا اصطکاک تشدید مییابند. عفونتهای قارچی میتوانند محرک این نوع باشند.
- پسوریازیس چرکدانهای (پوسچولار): نادر است و باعث تاولهای پر از چرک میشود. این نوع ممکن است گسترده یا موضعی روی کف دست و پا ظاهر شود.
- پسوریازیس اریترودرمی: نادرترین و شدیدترین نوع است، که کل بدن را با بثوراتی قرمز و پوستهپوسته میپوشاند که میتوانند به شدت خارشدار یا سوزاننده باشند. ممکن است کوتاهمدت یا مزمن باشد.
بیشتر بخوانید: پیسی یا ویتیلیگو چیست و آیا درمان می شود؟
دلایل پسوریازیس
این بیماری بهنظر میرسد ناشی از مشکلی در سیستم ایمنی بدن باشد که موجب رشد سریعتر سلولهای پوستی از حد طبیعی میشود. در حالت طبیعی، سلولهای پوست هر ۳ تا ۴ هفته یکبار نوسازی میشوند. اما در پسوریازیس، این فرآیند فقط طی ۳ تا ۷ روز رخ میدهد. انباشت سلولهای پوستی، همان چیزی است که باعث ایجاد لکههای فلسدار میشود. اگرچه علت دقیق شناخته نشده، اما تصور میشود این روند با اختلال در عملکرد دستگاه ایمنی مرتبط باشد. دستگاه ایمنی، که وظیفه محافظت از بدن در برابر بیماری و عفونت را دارد، در مبتلایان به پسوریازیس اشتباهاً به سلولهای سالم پوست حمله میکند. پسوریازیس ممکن است در خانوادهها به صورت ارثی مشاهده شود، اگرچه نقش ژنتیک دقیقاً مشخص نیست.
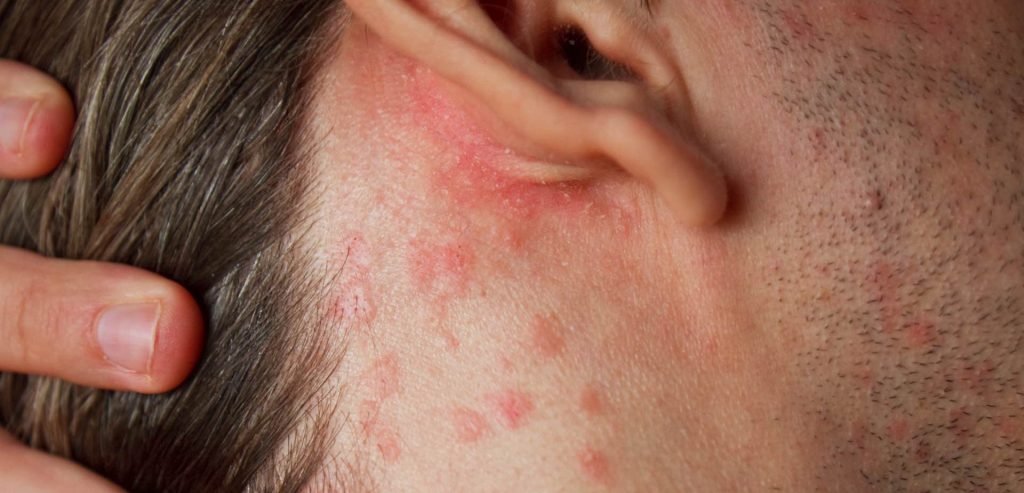
محرکهای پسوریازیس
افرادی که زمینه ژنتیکی دارند ممکن است سالها بدون علائم باشند تا زمانیکه یک عامل محیطی محرک آغاز بیماری شود. محرکهای رایج شامل موارد زیر هستند:
- عفونتها، مانند گلو درد استرپتوکوکی یا عفونتهای پوستی
- آب و هوای سرد و خشک
- آسیب به پوست (بریدگی، نیش حشرات، آفتابسوختگی شدید)
- سیگار کشیدن و مواجهه با دود دستدوم
- مصرف بیش از حد الکل
- برخی داروها (مانند لیتیوم، داروهای فشار خون، داروهای ضدمالاریا)
- قطع ناگهانی کورتیکواستروئیدهای خوراکی یا تزریقی
- سابقه خانوادگی: داشتن یکی از والدین مبتلا خطر ابتلا را افزایش میدهد. اگر هر دو والد مبتلا باشند، ریسک بیشتری وجود دارد.
عوارض پسوریازیس
افراد مبتلا به این بیماری در معرض خطر بالاتری برای ابتلا به برخی بیماریهای دیگر از جمله موارد زیر قرار دارند:
- آرتریت پسوریاتیک: باعث درد، سفتی و تورم در مفاصل
- تغییرات موقت رنگ پوست در نواحی دارای پلاک قبلی
- بیماریهای چشمی مانند التهاب چشم یا پلک
- چاقی
- دیابت نوع ۲
- فشار خون بالا
- بیماری قلبی عروقی
- بیماریهای خودایمنی دیگر مانند بیماری سلیاک، اسکلروز و بیماری التهابی روده (کرون)
- مشکلات سلامت روان مانند اعتمادبهنفس پایین و افسردگی
تشخیص پسوریازیس چگونه انجام میشود
پزشک عمومی معمولا میتواند با مشاهده ظاهر پوست، این بیماری را تشخیص دهد. در صورتی که پزشک در تشخیص تردید داشته باشد یا بیماری شدید باشد، ممکن است شما را به متخصص پوست ارجاع دهد. در موارد نادر، نمونه کوچکی از پوست (بیوپسی) تهیه و در آزمایشگاه زیر میکروسکوپ بررسی میشود.
اگر پزشک مشکوک به آرتریت پسوریاتیک (نوعی التهاب مفصلی ناشی از پسوریازیس) باشد، شما ممکن است به متخصص روماتولوژی ارجاع داده شوید. برخی آزمایشهای خون برای رد سایر بیماریها همچون آرتریت روماتوئید انجام میشوند و ممکن است از مفاصل آسیبدیده عکسبرداری (اشعه ایکس) انجام گردد.
درمان پسوریازیس
در حال حاضر درمان قطعی برای پسوریازیس وجود ندارد، اما روشهای درمانی مختلفی برای کاهش علائم و بهبود وضعیت ظاهری پوست در دسترس هستند. در بیشتر موارد، اولین روش درمانی استفاده از داروهای موضعی (کرمها و پمادهایی که به پوست مالیده میشوند) مانند آنالوگهای ویتامین D یا کورتیکواستروئیدهای موضعی است.
اگر این درمانها مؤثر نباشند یا بیماری شدید باشد، از روش نوردرمانی استفاده میشود. در این روش، پوست در معرض نوع خاصی از نور فرابنفش قرار میگیرد. در موارد شدید، ممکن است از درمانهای سیستمیک استفاده شود. اینها داروهایی خوراکی یا تزریقی هستند که در سراسر بدن عمل میکنند.
شود:
| روش درمانی | موارد مصرف | مزایا | معایب |
|---|---|---|---|
| کرمهای موضعی | خفیف تا متوسط | عوارض کم، قابل استفاده در خانه | برای نواحی وسیع کارآمد نیست |
| نوردرمانی | متوسط تا شدید | مؤثر، بدون داروی خوراکی | نیاز به جلسات متعدد در مرکز درمانی |
| داروهای خوراکی | شدید | کنترل سیستمیک بیماری | عوارض جانبی احتمالی روی کبد و کلیه |
| داروهای بیولوژیک | شدید و مقاوم | بسیار مؤثر، هدفمند | گرانقیمت، نیاز به تزریق |
کلام آخر
پسوریازیس یک بیماری مزمن است، اما پایان دنیا نیست. امروزه با پیشرفتهای چشمگیر در درمانهای بیولوژیک، بسیاری از بیماران میتوانند پوستی کاملا پاک و زندگی عادی داشته باشند. اگر به پسوریازیس مبتلا هستید: ناامید نشوید زیرا، روشهای درمانی مؤثر وجود دارد. حتماً به متخصص پوست مراجعه کنید. محرکهای شخصی خود را شناسایی کنید (استرس، عفونت، آب و هوا). سلامت روان خود را جدی بگیرید – افسردگی و اضطراب در این بیماران شایع است. به یاد داشته باشید: پسوریازیس فقط یک بیماری پوستی نیست، اما قابل مدیریت است.
منابع: nhs، mayoclinic