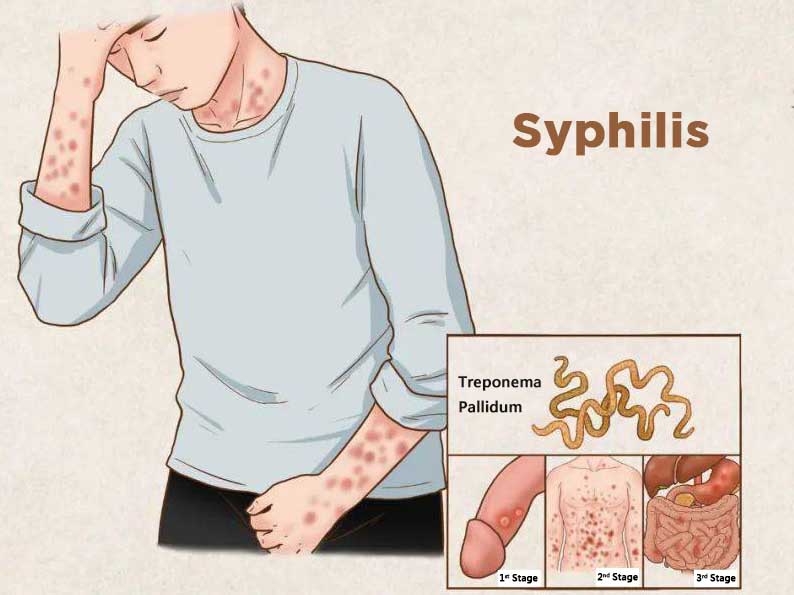
سفلیس یک عفونت ناشی از باکتری است که معمولا از طریق رابطه جنسی منتقل میشود. بیماری با ظاهر شدن یک زخم بدون درد روی اندام تناسلی، مقعد یا دهان شروع میشود. این عفونت میتواند از طریق تماس مستقیم با این زخمها از یک فرد به فرد دیگر منتقل شود. همچنین ممکن است در دوران بارداری، زایمان و گاهی از طریق شیردهی به نوزاد منتقل شود.
اگر عفونت ایجاد شود، باکتری سیفلیس میتواند سالها در بدن باقی بماند بدون اینکه علائمی ایجاد کند. اما این عفونت میتواند فعال شده و مجددا بروز کند. بدون درمان، سیفلیس ممکن است به قلب، مغز و سایر اندامها آسیب برساند و حتی کشنده شود.
سیفلیس در مراحل اولیه قابل درمان است و گاهی اوقات یک تزریق آنتیبیوتیک (پنیسیلین) برای درمان کافی است.
همه زنان باردار باید در اولین چکاپ بارداری خود آزمایش سیفلیس انجام دهند.
سازمان جهانی بهداشت (WHO) تخمین میزند که در سال ۲۰۲۲، ۸ میلیون فرد بالغ در سنین ۱۵ تا ۴۹ سال به سیفلیس مبتلا شدهاند.
علائم سفلیس
سفلیس در مراحل مختلفی پیشرفت میکند و علائم ممکن است در هر مرحله متفاوت باشند. اما این مراحل میتوانند همپوشانی داشته باشند و همیشه به ترتیب مشخصی رخ نمیدهند. فرد ممکن است سالها آلوده باشد اما متوجه هیچ علامتی نشود.
مرحله اول سیفلیس (سیفلیس اولیه)
اولین علامت سفلیس، یک زخم کوچک به نام شانکر (Chancre) است. این زخم معمولا بدون درد است و در جایی که باکتری وارد بدن شده، ظاهر میشود. این زخم میتواند در اندام تناسلی، مقعد یا دهان ایجاد شود. زخم معمولا حدود ۳ هفته پس از تماس با باکتری سیفلیس ظاهر میشود. شانکر حتی اگر درمان نشود، خودش در طی ۳ تا ۶ هفته بهبود مییابد، اما این به معنای از بین رفتن عفونت نیست.
مرحله دوم سفلیس (سیفلیس ثانویه)
چند هفته پس از بهبود شانکر، ممکن است بیمار دچار بثورات پوستی شود. مشخصات بثورات پوستی سیفلیس این است که معمولاً خارش ندارند.، میتوانند به رنگ قرمز یا قهوهای-قرمز ظاهر شوند، ممکن است بهقدری خفیف باشند که به سختی دیده شوند.
این بثورات اغلب ابتدا در ناحیه قفسه سینه، شکم، لگن و پشت ظاهر میشوند و سپس به اندامها، کف دستها و کف پاها گسترش مییابند. در کنار این بثورات، فرد ممکن است علائم زیر را نیز داشته باشد:
- زخمهای شبیه زگیل در دهان یا ناحیه تناسلی
- ریزش مو
- درد عضلانی
- تب
- گلودرد
- خستگی
- کاهش وزن
- تورم غدد لنفاوی
مرحله نهفتگی سیفلیس
اگر سیفلیس درمان نشود، بیماری از مرحله ثانویه به مرحله نهفته (Latent Stage) وارد میشود. در این مرحله هیچ علامتی وجود ندارد، اما باکتری همچنان در بدن فرد باقی میماند. این مرحله میتواند سالها طول بکشد. بدون درمان، ممکن است عفونت دوباره فعال شده و مشکلات جدی ایجاد کند.
بیشتر بخوانید: درمان زگیل تناسلی چگونه انجام می شود؟
مرحله سوم سفلیس (سیفلیس ثالثیه)
حدود ۳۰ تا ۴۰ درصد از افراد مبتلا به سیفلیس درماننشده، وارد این مرحله میشوند. این مرحله میتواند سالها بعد از عفونت اولیه رخ دهد و آسیبهای جبرانناپذیری به بدن وارد کند. میتواند باعث آسیبهای شدید به مغز، اعصاب، چشمها، قلب، رگهای خونی، کبد و استخوانها و مفاصل وارد کند.
آزمایشهای سریع میتوانند در عرض چند دقیقه نتیجه را ارائه دهند که این امر امکان شروع درمان را در همان جلسه معاینه فراهم میکند.
تشخیص سفلیس
تشخیص سیفلیس بر اساس سابقه پزشکی و جنسی فرد، معاینه فیزیکی، آزمایشهای آزمایشگاهی و گاهی رادیولوژی انجام میشود؛ زیرا علائم معمولا آشکار نیستند.
سیفلیس توسط باکتری Treponema pallidum ایجاد میشود. آزمایشهای تشخیصی شامل شناسایی مستقیم T. pallidum از طریق میکروسکوپ یا روشهای غیرمستقیم مانند آزمایشهای خونی هستند. آزمایشهای سریع نیز در دسترس هستند که میتوانند در عرض چند دقیقه نتیجه را ارائه دهند و امکان شروع فوری درمان را فراهم کنند.
تشخیص عفونتهای بدون علامت از طریق آزمایشهای آزمایشگاهی یا تستهای سریع و ارائه درمان مناسب برای مبتلایان میتواند از انتقال بیشتر، بروز عوارض و پیامدهای نامطلوب بارداری، از جمله سیفلیس مادرزادی، جلوگیری کند.
تشخیص سیفلیس مادرزادی
در حال حاضر هیچ آزمایش تشخیصی خاصی برای سفلیس مادرزادی وجود ندارد. همه نوزادان زنده یا مرده مادران مبتلا به سیفلیس باید از نظر علائم سیفلیس مادرزادی بررسی شوند. برای نوزادان زنده، معاینه پزشکی، تصویربرداری رادیولوژیکی (در صورت امکان) و آزمایشهای آزمایشگاهی در بدو تولد و انجام آزمایشهای پیگیری میتوانند به تأیید نیاز به درمان کمک کنند.
درمان سفلیس
در مراحل اولیه، سیفلیس با یک تزریق بنزاتین پنیسیلین (BPG) درمان میشود. BPG گزینه اول درمان سیفلیس است و تنها درمان توصیهشده توسط سازمان جهانی بهداشت برای زنان باردار مبتلا به سیفلیس محسوب میشود. بهعنوان گزینه دوم، پزشکان ممکن است از داکسی سایکلین، سفتر یا آزیتروماسین، که همه آنتیبیوتیک هستند، استفاده کنند.
برای درمان مراحل بعدی سیفلیس نیز از BPG استفاده میشود، اما به دوزهای بیشتری نیاز است. معمولا دوزها یکبار در هفته به مدت سه هفته تجویز میشوند، بهویژه در مواردی که مرحله عفونت قابلتعیین نیست.
BPG میتواند از انتقال سیفلیس از مادر به نوزاد جلوگیری کند. نوزادان مبتلا به سیفلیس مادرزادی یا نوزادانی که مادر آنها سیفلیس درماننشده دارد، باید فوراً درمان شوند تا از مشکلات جدی سلامتی جلوگیری شود.
پیشگیری از سفلیس
سفلیس یک بیماری قابل پیشگیری است. استفاده صحیح و مداوم از کاندوم بهترین راه برای پیشگیری از سیفلیس و بسیاری دیگر از عفونتهای مقاربتی است.
منابع: clevelandclinic، who